右半结肠癌根治性切除术在回盲肠癌、升结肠癌,结肠肝癌中的治疗中具有手术时间短、出血量少,预后较好等优点,治疗效果已得到认可[1-3]。然而,右半结肠癌病变涉及范围广,且解剖结构较复杂,在实施腹腔镜根治术时,存在的危险因素也较多,治疗效果与很多因素有关,尚存在争议[4-5]。包括手术入路在内,右半结肠手术的外科平面由Toldt 间隙、融合筋膜间以及横结肠的后间隙组成[6]。学者们[6-7]提出,腹腔镜下右半结肠癌根治术采用头侧入路和尾侧入路都是临床得到认可的方案,但关于这两种方法的联合应用还很少,疗效的研究还未涉足,为此,笔者尝试探索另一种新方法,即头侧入路与尾侧入路相结合的方式治疗结肠肿瘤患者,并与采用完全头侧入路治疗者比较临床疗效,报告如下。
1 临床资料
1.1 一般资料
选取我院拟实施腹腔镜结肠癌根治术的患者150例,采用随机数字表分为头尾结合入路组和完全头侧入路组各75例,患者收集时间2017年3月—2019年6月。纳入标准:(1) 结肠癌患者的诊断标准参考《2017NCCN结肠癌诊疗指南》中的标准[8];(2) 患者年龄范围≤75岁;(3) 患者的TNM分期I~ III期[9];(4) 患者手术前经过结肠镜检查证实; (5) 本研究符合医学伦理委员会的相关要求,手术前与患者及其家属签署知情同意书。排除标准:(1) 肠梗阻、肠穿孔;(2) 已经发生远处转移;(3) 伴有其他部位恶性肿瘤;(4) 凝血功能障碍患者;(5) 伴有严重的肝肾功能障碍。
头尾结合入路组:男42 例,女33 例;年龄38 ~75 岁,平均(55.1±6.2)岁;体质量指数(BMI)(23.2±2.4)kg/m2;收缩压/舒张压(126.9±11.0)/(75.3±8.5)mmHg;合并糖尿病7例,冠心病2例。完全头侧入路组:男38例,女37例;年龄40~75岁,平均(56.3±6.5)岁;平均BMI (23.0±2.1)kg/m2;收缩压/舒张压(127.3±9.6)/(73.8±7.7)mmHg;合并糖尿病10例,冠心病2例。两组患者的年龄、性别等基础资料比较,差异无统计学意义(P>0.05)。
1.2 手术方法
头尾结合入路组患者采用头尾结合入路方式手术,常规麻醉,患者呈头高脚低位卧下,在腹腔镜的介入下对腹腔内情况进行探测,游离胃结肠韧带,并游离横结肠系膜使其前叶充分暴露。沿胰腺的下缘由左至右离断横结肠肠系膜,将其前页切除。尽可能暴露结肠右静脉和Henle干。调整视野位置在横结肠下面区域,患者体位调整为头低脚高,由助手将横结肠的肠系膜与血管挑起,游离靠近血管的肠系膜至Toldt间隙。从尾侧向头侧扩展到十二指肠、胰腺、肠系膜上肠及其分支的血管,向着肠系膜上静脉的左侧向左延伸,向右到结肠旁沟系膜,实施淋巴结的清扫,调整头部的位置较高,而脚的位置较低。切断肠系膜,将结肠血管切断,让患者仰卧,作3 cm的切口于上腹部的中间位置,将游离的后肠管取出来,将肿瘤切除(图1)。
完全头侧入路组患者采用完全头侧入路方式手术,腹腔镜使用过程与头尾结合入路组一致,牵拉网膜,分离胃结肠韧带和网膜的右半部分,露出横结肠肠系膜的前叶;在胰腺颈部,沿胰腺下缘从左向右将横结肠肠系膜的前叶切开,进入Todlt间隙。暴露结肠静脉,在胃网膜右静脉的汇合处将右结肠静脉切断,转向横结肠以下,垂直抬起横结肠的肠系膜,将结肠动脉和右结肠动脉根部切开,根据明确制定的切除范围切开横肠系膜,并切开横结肠边缘的弓形血管。将回结肠的血管拉起,切开其下方的肠系膜,然后将其稍微分开,以右侧融合筋膜间隙,结肠的动静脉被游离,结扎后在根部切断;根据预定的切线离开最后一段的肠系膜和边缘血管。然后,沿着融合筋膜间隙,右侧结肠完全向侧面游离,再进行切除(图2)。

图1 头尾结合入路 先头侧入路分离,解剖胰腺钩突前的胃-结肠静脉共同干以及肠系膜上血管,左侧分离至肠系膜上静脉,右侧分离至升结肠旁沟系膜与头侧汇合

图2 头侧入路 游离结肠肝曲,切开横结肠系膜根部的上叶,解剖胰腺钩突前的胃-结肠静脉共同干以及肠系膜上血管
1.3 观察指标
记录对比两组患者的手术时间、手术出血量、清扫淋巴结数目、阳性淋巴结数目、肛门排气时间、首次进食流质饮食时间、拔除引流管时间、住院时间,手术并发症。
1.4 统计学处理
统计分析采用SPSS 21.0软件,应用 ±s表示头尾结合入路组和完全头侧入路组患者的手术出血量、拔除引流管时间等计量资料,数据对比分析应用t检验,应用χ2检验分析头尾结合入路组和完全头侧入路组的性别、TNM分期构成等计数资料;以P<0.05为差异有统计学意义。
±s表示头尾结合入路组和完全头侧入路组患者的手术出血量、拔除引流管时间等计量资料,数据对比分析应用t检验,应用χ2检验分析头尾结合入路组和完全头侧入路组的性别、TNM分期构成等计数资料;以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者病理学资料比较
头尾结合入路组和完全头侧入路组患者的TNM分期、肿瘤直径、肿瘤部位、肿瘤分化程度、淋巴结转移发生情况比较,差异均无统计学意义(均P>0.05)(表1)。
2.2 两组手术相关资料比较
头尾结合入路组的手术时间、 手术出血量、拔除引流管时间低于完全头侧入路组(P <0.0 5);两组患者的清扫淋巴结数目、肛门排气时间、阳性淋巴结数目、首次进食流质饮食时间、住院时间比较,差异均无统计学意义(P>0.05)(表2)。
表1 两组患者的病理学资料比较[n(%)]
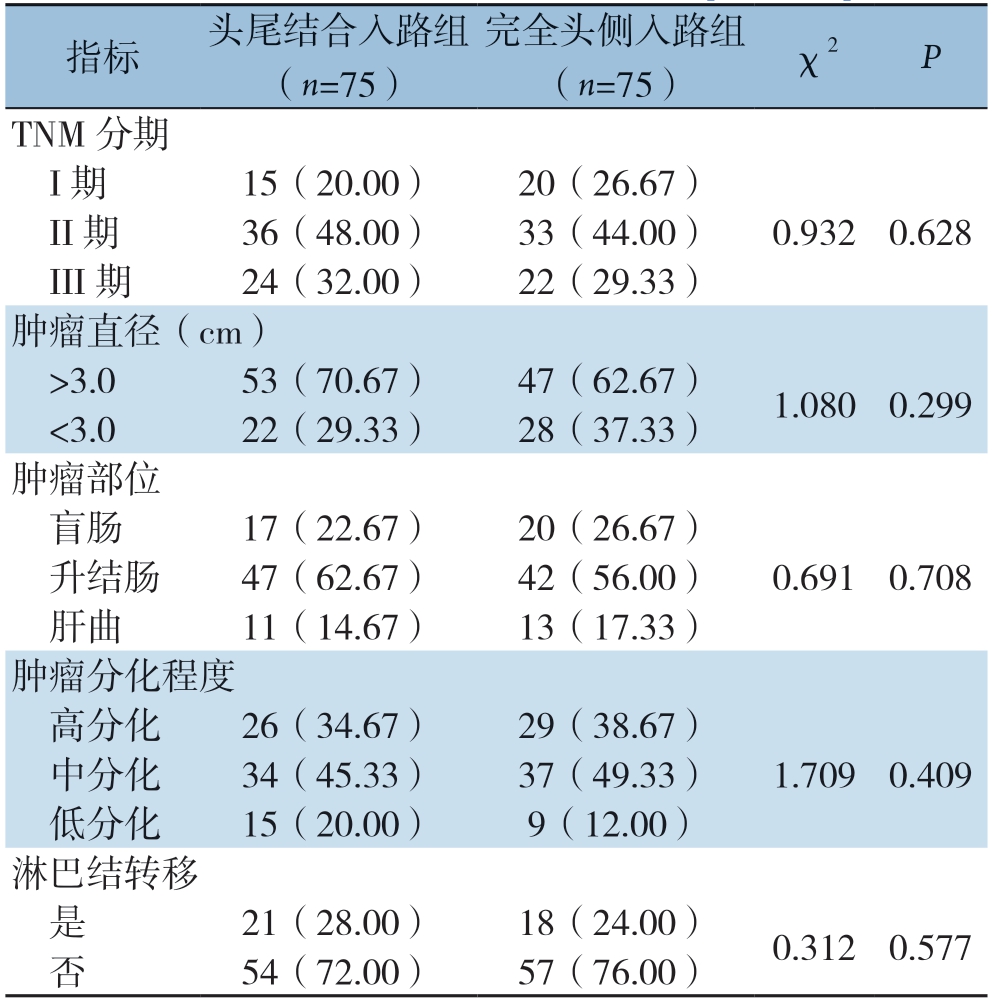
指标 头尾结合入路组(n=75)完全头侧入路组(n=75) χ2 P TNM 分期 I 期 15(20.00) 20(26.67) II 期 36(48.00) 33(44.00) 0.932 0.628 III 期 24(32.00) 22(29.33)肿瘤直径(cm) >3.0 53(70.67) 47(62.67) 1.080 0.299 <3.0 22(29.33) 28(37.33)肿瘤部位 盲肠 17(22.67) 20(26.67) 升结肠 47(62.67) 42(56.00) 0.691 0.708 肝曲 11(14.67) 13(17.33)肿瘤分化程度 高分化 26(34.67) 29(38.67) 中分化 34(45.33) 37(49.33) 1.709 0.409 低分化 15(20.00) 9(12.00)淋巴结转移 是 21(28.00) 18(24.00) 0.312 0.577 否 54(72.00) 57(76.00)
表2 两组患者的手术相关资料比较(x-±s)

组别 n 手术时间(min)手术出血量(mL)清扫淋巴结数目(枚)阳性淋巴结数目(枚)肛门排气时间(d)首次进食流质饮食时间(d)拔除引流管时间(d)住院时间(d)头尾结合入路组 75 127.6±27.8 63.31±17.20 17.3±2.4 2.8±1.1 2.79±0.73 5.11±1.32 6.12±1.40 13.82±2.20完全头侧入路组 75 148.0±28.5 98.44±22.04 16.8±2.7 3.0±1.0 2.90±0.68 5.30±1.48 6.73±1.54 14.51±2.47 t-4.437 -10.882 1.199 -1.165 -0.955 -0.830 -2.538 -1.807 P 0.000 0.000 0.233 0.246 0.341 0.408 0.012 0.073
2.3 两组手术并发症率比较
头尾结合入路组为6.67%,完全头侧入路组为18.67%,头尾结合入路组低于完全头侧入路组(P<0.05)(表3)。
表3 两组患者的手术并发症率比较(n)

组别 n 切口感染肺部感染吻合口漏并发症率(%)头尾结合入路组 75 2 2 1 5(6.67)完全头侧入路组 75 5 6 3 14(18.67)χ2 4.881 P 0.027
3 讨 论
腹腔镜结肠癌根治术的治疗效果已被广泛证明,一些学者提出了不同的入路方法来实施右结肠癌的腹腔镜根治性切除术[9-10]。有关右半结肠癌入路的研究一直是临床的重点,关于各术式的定论尚不完全统一。有研究[11-12]称,侧方入路操作简单重复性高且手术更加经济。也有人称,头侧入路更容易掌握,效果更好。
腹腔镜下右结肠癌根治术的重要突破点是对右半结肠血管游离的熟练程度,尾侧入路和头侧入路均具有一定的优缺点, 采用沿肠系膜从回肠结肠尾侧到头侧根部结扎的入路方法具有显著优势[13]。头侧入路中,通常在大胃弯的中点切开大网膜,但单独使用时容易伤及静脉壁,导致分支血管受损出血,造成一系列并发症。肠系膜的血管分支和右结肠的解剖结构复杂,如果肠系膜太厚,则血管不明显,再次增加了操作难度[14-15]。如果肠系膜太弱,可能会在手术过程中使肠系膜损伤渗透到其他器官,从而增加了外科手术和腹部解剖的难度,延长了手术时间等。因此,尝试将两种入路方式相结合[16]。
本研究结果显示:头尾结合入路组的手术时间、手术出血量、拔除引流管时间低于完全头侧入路组患者,差异具有统计学意义。头尾结合入路方式坚持远距离与肿瘤间接接触的原则,尽管它首先进入融合筋膜空间,但其目的是为准备肠系膜动静脉分支创造先决条件,从而减少手术风险。这可能与融合筋膜间隙的快速进入和肠系膜血管局部解剖清晰有关。小肠系膜和后腹膜“黄白色交界处”是入口。切开第一刀后,即可直接进入融合筋膜空间,从而最大程度地去除了要去除的肠系膜。经头侧入路后,头侧的结肠静脉易于清晰的暴露出来,并将结肠静脉从头侧游离出来,然后使用尾侧入路将肠系膜血管的根部与结肠静脉融合,这样操作将一些多向复杂的血管线路变得清晰明了,操作起来很方便,这更符合肿瘤手术的无瘤原则。在手术过程中保持肠系膜张力适中,使操作员可以快速找到解剖平面,缩短手术时间,并且视野清晰,它具有完全去除肠系膜的某些优势,并且避免了手术伤害,它减少了术中出血,对血管的处理较好,以减少术中损伤和出血,并防止肿瘤残留在腹腔中。
本研究结果显示,两种入路联合方式对患者清扫淋巴结数目及其他住院指标等的影响相差不大。头尾结合入路组并发症率与完全头侧入路组无显著意义(与结果不符合),完全头侧人路符合肿瘤学“NO TOUCH”原则;分离和切断结肠中静脉,可有效预防在分离结肠中动脉时发生意外损伤出血。对于T2~4N0~2M0期结肠癌,也推荐此术式,清扫淋巴结时更加方便、安全,减少了血管损伤及出血的可能。联合入路方法也遵循“NO TOUCH”原则,医生无需更改位置,这有助于助手协助解剖。腹膜融合腹膜与右肠系膜根之间的“黄白交界线”成为手术的起点。在助手的牵引下,侧肠系膜根完全暴露并沿这条线切开,以快速准确地进入手术层面。术前将淋巴管和血管的根部游离并结扎,并进行区域淋巴结清扫术,大大减少了术中肿瘤细胞脱落和植入的可能性。从尾侧到头部侧,解剖后方,然后从尾侧到头部侧对前方进行解剖。手术可控,避免了手术过程中对肠系膜的损害,减少了术中失血量和手术时间,减少手术风险。
目前,大多数学者[17-19]采用从头侧入路或尾侧入路来进行右半结肠癌根治手术,容易找到右腹膜后右侧间隙。本研究采用两种入路结合进行右半结肠癌根治术也属一种新的尝试。
综上所述,头尾结合入路方式与完全头侧入路方式治疗右半结肠癌的效果相当,前者具有手术创伤更小、术后并发症更少的优势。
[1] Spinoglio G, Bianchi PP, Marano A, et al.Robotic Versus Laparoscopic Right Colectomy with Complete Mesocolic Excision for the Treatment of Colon Cancer: Perioperative Outcomes and 5-Year Survival in a Consecutive Series of 202 Patients[J].Ann Surg Oncol, 2018, 25(12):3580–3586.doi: 10.1245/s10434–018–6752–7.
[2] Fabozzi M, Cirillo P, Corcione F.Surgical approach to right colon cancer: From open technique to robot.State of art[J].World J Gastrointest Surg, 2016, 8(8):564–573.doi: 10.4240/wjgs.v8.i8.564.
[3] Bertelsen CA, Larsen HM, Neuenschwander AU, et al.Longterm Functional Outcome After Right-Sided Complete Mesocolic Excision Compared With Conventional Colon Cancer Surgery: A Population-Based Questionnaire Study[J].Dis Colon Rectum, 2018, 61(9):1063–1072.doi: 10.1097/DCR.0000000000001154.
[4] Keskin M, Sivrikoz E, Yeğen G, et al.Right vs Left Colon Cancers Have Comparable Survival: a Decade's Experience[J].Indian J Surg, 2019, 82(8).doi:10.1007/s12262–019–01900–9.
[5] Aryal B, Yoshikawa K, Komokata T, et al.An aggressive surgical approach to rare central biliary invasion of colon cancer[J].Eur Surg, 2019, 51:34–39.doi:10.1007/s10353–018–0565–6.
[6] Du S, Zhang B, Liu Y, et al.A novel and safe approach: middle cranial approach for laparoscopic right hemicolon cancer surgery with complete mesocolic excision[J].Surg Endosc, 2018, 32(5):2567–2574.doi: 10.1007/s00464–017–5982–2.
[7] Paquette IM, Madoff RD, Sigurdson ER, et al.Impact of Proximal Vascular Ligation on Survival of Patients with Colon Cancer[J].Ann Surg Oncol, 2018, 25(1):38–45.doi: 10.1245/s10434–016–5720–3.
[8] National Comprehensive Cancer network.NCCN Clinical Practice Guidelines in Oncology: Rectal Cancer.org; 2018.Available at: https://www.nccn.org/professionals/physician_gls/pdf/rectal.pdf.Accessed May 14, 2018.
[9] 卢民泽, 陈柏宇, 陈利生, 等.左、右半结肠癌患者临床病理特征分析[J].结直肠肛门外科, 2019, 25(1):53–56.doi:10.19668/j.cnki.issn1674–0491.2019.01.012.
Lu MZ, Chen BY, Chen LS, et al.Clinicopathological features of left-sided and right-sided colon cancer[J].Journal of Colorectal & Anal Surgery, 2019, 25(1):53–56.doi:10.19668/j.cnki.issn1674–0491.2019.01.012.
[10] Martin B, Banner BM, Schäfer EM, et al.Tumor proportion in colon cancer: results from a semiautomatic image analysis approach[J].Virchows Arch, 2020, 477(2):185–193.doi: 10.1007/s00428–020–02764–1.
[11] Lee HJ, Choi GS, Park JS, et al.A novel robotic right colectomy for colon cancer via the suprapubic approach using the da Vinci Xi system: initial clinical experience[J].Ann Surg Treat Res, 2018, 94(2):83–87.doi: 10.4174/astr.2018.94.2.83.
[12] 郑民华.腹腔镜右半结肠癌CME切除术——尾侧中间联合入路[J].中华普外科手术学杂志:电子版, 2018, 12(3):198.doi:10.3877/cma.j.issn.1674–3946.2018.03.005.
Zheng MH.Laparoscopic completed mesocolic excision for right colon cancer: a hybrid of caudal-medial approach[J].Chinese Journal of Operative Procedures of General Surgery: Electronic Version, 2018, 12(3):198.doi:10.3877/cma.j.issn.1674–3946.2018.03.005.
[13] Gerner EW, Bruckheimer E, Cohen A.Cancer pharmacoprevention: Targeting polyamine metabolism to manage risk factors for colon cancer[J].J Biol Chem, 2018, 293(48):18770–18778.doi: 10.1074/jbc.TM118.003343.
[14] 李世森, 杜昆利, 肖书傲, 等.腹腔镜右半结肠切除尾侧入路与中间入路的临床随机对照研究[J].中国普通外科杂志, 2020, 29(4):383–390.doi:10.7659/j.issn.1005–6947.2020.04.001.
Li SS, Du KL, Xiao SA, et al.Caudal-to-cranial versus medial approach for laparoscopic right hemicolectomy: a randomized controlled study[J].Chinese Journal of General Surgery, 2020, 29(4):383–390.doi:10.7659/j.issn.1005–6947.2020.04.001.
[15] 汪龙庆, 岳振宇, 高波.右半结肠癌合并不全性肠梗阻采用中间尾侧联合入路与头侧中间入路行腹腔镜手术的疗效比较[J].中国医师进修杂志, 2019, 42(9):804–807.doi:10.3760/cma.j.issn.1673–4904.2019.09.009.
Wang LQ, Yue ZY, Gao B.Comparison of the efficacy of combined medial and caudal approach and cephalic medial-to-lateral approach in laparoscopic surgery for right hemicolon cancer with incomplete ileus[J].Chinese Journal of Postgraduates of Medicine, 2019, 42(9):804–807.doi:10.3760/cma.j.issn.1673–4904.2019.09.009.
[16] 赵宏升, 潘吉勇, 闫瑞峰, 等.中间尾侧联合入路与头侧中间入路在右半结肠癌并发不全性肠梗阻患者腹腔镜下完整结肠系膜切除术中的效果比较[J].中国综合临床, 2020, 36(2):121–124.doi:10.3760/cma.j.issn.1008–6315.2020.02.006.
Zhao HS, Pan JY, Yan RF, et al.Comparison of the efficacy of midcaudal combined approach and cephalic middle approach in laparoscopic complete mesocolic excision for right hemicolon cancer with incomplete ileus[J].Clinical Medicine of China, 2020, 36(2):121–124.doi:10.3760/cma.j.issn.1008–6315.2020.02.006.
[17] 陈庆永, 帅晓明, 陈立波.中间尾侧联合入路行腹腔镜D3淋巴结清扫加完整结肠系膜切除术治疗右半结肠癌合并不全性肠梗阻的安全性和可行性[J].中华胃肠外科杂志, 2018, 21(9):1039–1044.doi:10.3760/cma.j.issn.1671–0274.2018.06.012.
Chen QY, Shuai XM, Chen LB.Safety and feasibility of the combined medial and caudal approach in laparoscopic D3 lymphadenectomy plus complete mesocolic excision for right hemicolectomy in the treatment of right hemicolon cancer complicated with incomplete ileus[J].Chinese Journal of Gastrointestinal Surgery, 2018, 21(9):1039–1044.doi:10.3760/cma.j.issn.1671–0274.2018.06.012.
[18] 肖荷芳, 陈子文, 刘红权, 等.腹腔镜右半结肠切除尾侧入路与头侧入路的前瞻性随机对照研究[J].现代医院, 2018, 18(11):1654–1657.doi:10.3969/j.issn.1671–332X.2018.11.027.
Xiao HF, Chen ZW, Liu HQ, et al.A Prospective Randomized Control Trial of the Approach for Laparoscopic Right Hemicolectomy: Caudal-to-Cranial versus Cranial-to-Caudal[J].Modern Hospital, 2018, 18(11):1654–1657.doi:10.3969/j.issn.1671–332X.2018.11.027.
[19] 安宏超, 崔宏力, 李华志, 等.腹腔镜尾侧入路治疗右半结肠癌的效果及对血清CEA、CA199的影响[J].中国现代普通外科进展, 2019, 22(6):478–480.doi:10.3969/j.issn.1009–9905.2019.06.018.
An HC, Cui HL, Li HZ, et al.Efficacy of laparoscopic surgery for right colon cancer through caudal approach and the influence on serum CEA and CA199[J].Chinese Journal of Current Advances in General Surgery, 2019, 22(6):478–480.doi:10.3969/j.issn.1009–9905.2019.06.018.
